• 6022 просмотра
Маленькое сердце хочет жить
В области растёт число детей, рождённых с тяжёлыми пороками сердца и кучей других болезней. В далёких посёлках, откуда зачастую везут малышей, не могут распознать патологии до рождения. А если распознают, мамы отказываются прерывать беременность, и часто по религиозным убеждениям. Каково будущее таких детей, узнавал «Диапазон» у специалистов.
В области растёт число детей, рождённых с тяжёлыми пороками сердца и кучей других болезней. В далёких посёлках, откуда зачастую везут малышей, не могут распознать патологии до рождения. А если распознают, мамы отказываются прерывать беременность, и часто по религиозным убеждениям. Каково будущее таких детей, узнавал «Диапазон» @gazeta_diapazon у специалистов.
– Почти каждый день экстренные операции, очень много детей на обследовании, – сразу вводит нас в курс дела завотделением детской кардиохирургии областной детской больницы Ануар Досмагамбетов [на фото], когда мы попадаем в отделение. – Сейчас обследуем ребенка, потом операция. Ребенок тяжелый. Его привезли из Байганинского района. У него нет одного желудочка сердца и одного предсердия, их должно быть по два. Вместо 4-камерного сердца 2-камерное. Нет участка сосуда. До 2 месяцев об этом никто не знал. Когда состояние ухудшилось, из райполиклиники его направили к нам. В районах сложно с диагностикой. Все новогодние праздники мы были в больнице, у нас операции за операциями.
– У взрослых бывают инфаркты. А у малышей что экстренного?
– В экстренной помощи часто нуждаются новорожденные. Некоторых доставляли вертолетом из районов. У них врожденные пороки и прямо из роддома привозили.
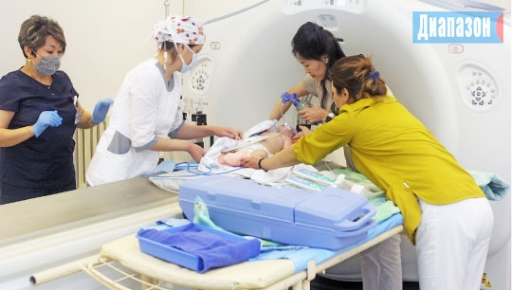
…Мы направляемся в кабинет томографии. 2-месячного ребенка завозят туда на каталке, он такой маленький, что еле видно. Над ним держат небольшой дыхательный аппарат. Без него он может умереть.
Оборудование в одном кабинете, хирурги – в другом. Между ними стекло. Все, что с сердцем ребенка, видно на мониторе.
– Томограф многослойный. Ребенку вводят контрастное вещество, и сейчас мы увидим 3Д изображение его сердца и крупных сосудов. Это позволит решить, что нам делать, с какой стороны лучше зайти во время операции. Раньше дети с тяжелыми пороками сердца умирали. Сейчас их лечат, но из 100 оперированных где-то 5 умирают. Это дети с очень тяжелыми пороками, иногда не одним. У них повреждение почек, головного мозга, других органов, нарушение хромосом. Выявляют также заболевания аорты, легочных артерий. Бывает, что у ребенка вообще нет какого-то участка сосуда, или он родился с сужением сосуда. Такие дети не могут дышать, баклажановые. Сразу после родов их доставляют к нам. Через 3-4 месяца после операции снова везут и мы смотрим выросло ли сердце и что делать дальше.
…В коридоре поликлиники детской больницы очереди и суета. На лавках родители с малышами на руках. Детки в повязках, в одеяльцах, кто-то беспрерывно плачет.
– На томографе обследуют не только сердце – головной мозг, челюсть, лицо… Больных детей хватает. Женщины, особенно в районах, во время беременности не обследуются. Даже если обследуются, выявляют тяжелые пороки плода, и врачебная комиссия рекомендует прервать беременность, женщины соглашаются не всегда. По словам гинекологов, обычно по религиозным убеждениям, – говорит врач. – В далеких поселках проблемы с обследованиями, там врачей не хватает. Ребенок, которого мы обследуем, из Жарлы. Из-за нарушения кровообращения его сердце не обеспечивается кислородом, не может работать. Ни во время беременности, ни при рождении никто этого не заметил. Сейчас будем смотреть, операбельный ли он. Кислородом его организм обеспечивается всего на 60%, страдают легкие, почки, головной мозг…
– Новорожденные – наша главная проблема, – говорит кардиохирург. – В Казахстане в год оперируют 1,5 тысячи детей, из них 600 в Астане, 400 в Алматы, остальные в областях, но детские кардиохирурги есть не везде. Мы на западе одни. К нам везут детей из Атырау и Уральска. Главное, успеть.
– Сколько весят ваши пациенты?
– Около 3 кг. Сосуды – 3-4 мм. Поэтому оперируем с оптикой, она дает 3-кратное увеличение. Чаще оперируемый – 5-й, 6-й или 7-й ребенок. Патологию плода не выявили во время беременности или выявили поздно: прерывание можно сделать до 2-го триместра. В год мы проводим около 100 операций. Новорожденных из них в прошлом году было 36, в 2017 году – 22. После операции очень многое зависит от выхаживания. Мы укрепляем свою службу. Заведующую кардиореанимацией пригласили из Астаны.
…Проходит еще 15 минут. Обследование закончилось. Консилиум решает, как сделать ребенку пути выхода крови в легкие, чтобы он мог дышать. Пока дышать даже через аппарат искусственной вентиляции легких ему сложно.
Еще несколько минут и бригада, а это 9 врачей и медсестер, спешат в операционную. Операция закончится только через 5 часов!

Этому малышу всего 8 дней. Из-за пороков сразу после родов он попал на операцию, сейчас находится в реанимации. Вместо мамы врач, вместо грудного молока витамины через зонд.
Каталку с ребенком везут в реанимацию. Малышу предстоят операции еще.
– У нас дети лежат от суток до 3 месяцев, бывает и полгода, – говорит заведующая кардиореанимацией Нурия Суханова [на фото]. – У них непростые пороки, множественные. Сейчас лежит ребенок, которому всего 8 дней, еще привезли 2-месячного. Некоторые попадают к нам сразу после родов. Чтобы дети рождались здоровыми, надо беременность планировать, родителям заранее пройти обследование, это делают и в районах.
В реанимации круглые сутки наблюдают за теми, кто тут лежит. Их состояние видно по датчикам на мониторе.
– Питание у них через зонд, – объясняют врачи. – Белки, жиры, углеводы, все высчитывают.
– Что с оперированным ребенком будет дальше?
– Самый лучший выход – трансплантация сердца, но у нас такие операции делают только взрослым. В Индии проводят и детям. В будущем у нас хотят выращивать сердце из биоматериалов. Пока этого нет, будем бороться за каждую маленькую жизнь, – говорит Ануар Досмагамбетов.
-
С июля казахстанцы не смогут заходить в банковские приложения как раньше
-
Тысячи казахстанцев могут лишиться прав автоматически
-
За срыв каких одуванчиков можно сесть на 3 года? Совет юриста
-
От курицы до картошки. Как изменились цены за 30 лет в Актобе
-
Токаев принял участие в параде Победы в Москве
-
12-13 мая в Актобе будут хлорировать воду
-
Единый платеж с зарплат работников предложили ввести в Казахстане
-
Самокатчиков оставят на тротуарах: в Мажилисе передумали вводить полный запрет
-
Почти 300 км дорог отремонтируют в Актобе и области
-
Это провал: «Актобе» выбил из Кубка аутсайдер
-
Народный репортер. "Зебра" ведет в никуда
Безмозглые разметчики -
Тысячи казахстанцев могут лишиться прав автоматически
Давно пора дебилоидных психов и неадекватных пенсионеров на общественный транспорт пересадить -
ИИ поставил на «Актобе». Чего ждать от матча с «Атырау»?
Неуступчивые гурьевчане к нам всегда едут как на последний и смертный бой. Очень хочется красивой и уверенной победы, невалидольного матча. Да вот играть некому, да... -
Почему установили «лежачего полицейского»?
Товарищи, чё Вы постоянно жалитесь? Видать рядом с этим "лежачим" какой-то бастык-агашка живёт, вот полицаи и прогнулись. За народные же денгосы ставят, не жалко им -
Нет лидера и вожака! Одни статисты! Нет духа! Где честь?! – болельщик о проигрыше «Актобе» в кубковом матче
Ақтөбе - столица настоящих болельщиков футбола, где у власти футбола сплошь ворьё -
Бразильский легионер уйдет из «Актобе», так и не сыграв ни одного матча?
Прижмите дверью яйки агента этого сып-секретного игруна. Агент сдаст всех актюбинцев, кто продвигал этот Контракт -
У жителей Мартука есть традиция – сажать картошку всем селом
Личному хозяйству, если не вмешается власть, при наличии трудолюбия, мозолей и грамотного подхода агрария - ТОЛЬКО ЦВЕСТЬ!!! Завидую искренней завистью за плодородную землю-матушку Мартука -
Бразильский легионер уйдет из «Актобе», так и не сыграв ни одного матча?
Сумму неустойки огласите, если она имеется. А она наверняка имеется... -
Нет лидера и вожака! Одни статисты! Нет духа! Где честь?! – болельщик о проигрыше «Актобе» в кубковом матче
Город называют самым футбольным в Казахстане, пора переименовывать в город лучших болельщиков Казахстана. Футбола в Актобе давно уже нет... -
«Мы не были готовы бороться»: Таркович объяснил проигрыш «Актобе»
А когда Вы были готовы? В каждом матче одно и тоже, за редким исключением. Такой футбол нам не нужен.


Комментарии 0